Новейшая чудо-машина современной медицины (используемая все чаще) называется ЭКМО и способна спасать людей буквально на грани смерти. Я говорю о людях без функционирующих легких, застрявших под водой или с остановившимся сердцем.
Что такое ЭКМО, машина, которая останавливает смерть? Во-первых, ЭКМО — неудобный инструмент: за каждого человека, спасенного с помощью ЭКМО (аббревиатура расшифровывается как Extracorporeal Membrane Oxygenation, по-итальянски Экстракорпоральная мембранная оксигенация) есть тот, который умирает, несмотря на его использование.
ЭКМО - самая агрессивная процедура жизнеобеспечения, очень дорогая и требовательная для самих пациентов: почти уловка против смерти. Действительно, если честно: это полная противоположность «машинам смерти»: в определенном смысле они «мучают» тело, чтобы сохранить ему жизнь. Он выкачивает кровь из организма, насыщает ее кислородом и вновь вводит внутрь, сохраняя жизнь человеку в течение нескольких дней, недель, месяцев даже с остановленным сердцем или легкими.
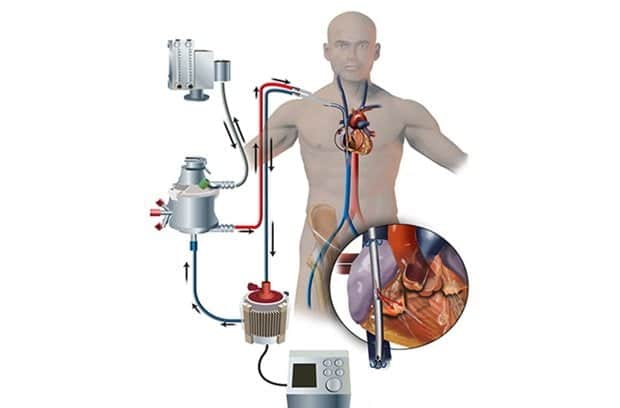
Эта машина создана «новая парадигма», по словам доктора Кеннет Прагер, директор по клинической этике. «Вы можете иметь пациента с сердцем, которое больше не бьется, но при этом сохранять его живым и бодрствующим благодаря ЭКМО. Ты можешь поставить смерть в режим ожидания.
Созданный для жизнеобеспечения новорожденных, ЭКМО все чаще используется и у взрослых. В США количество процедур увеличилось втрое за последние 4 года По данным Федерального агентства медицинских исследований.
ЭКМО не задумана как решение проблемы (это не так), а как мостик, который спасает пациента до выздоровления, выздоровления или трансплантации. Но когда пациенты слишком больны, ЭКМО становится просто очень дорогостоящим (и в некотором смысле жестоким) забвением, которое оставляет их бодрствующими и сознательными, но с нулевыми шансами на выживание без аппарата. Врачам и членам семьи нужно только определить, когда отключать вилку от сети и наблюдать за пациентом.
Техника ЭКМО: очень высокая стоимость
В самом деле. Средняя стоимость ЭКМО составляет около 600.000 XNUMX евро в неделю. Соотношение цены «сердце-машина» недопустимо. В недавнем случае больница попросила 4.5 миллиона евро за менее чем 60 дней пребывания для 19-летнего парня с очень серьезным респираторным синдромом, который оставался в коме в ожидании трансплантата легкого, который не прибыл.
По мнению экспертов, чем более распространенным становится ЭКМО, тем больше необходимость обучать персонал тому, следует ли его использовать, а также правильному его использованию.

Четыре истории ЭКМО
Невероятные истории (таковы все случаи с ЭКМО) четырех пациентов позволяют нам понять возможности и сложность этой технологии.
Семь часов
Врач Джессика Зиттер она дежурила в больнице Окленда в Калифорнии, когда ее предупредил красный код. 60-летний пациент с тяжелой формой фибрилляции желудочков, заставившей его буквально корчиться в судорогах.
Персонал сделал массаж сердца и экстренную трахеостомию, чтобы помочь дыханию. Не сработало, Они применили дефибриллятор и произвели два разряда. Это не сработало. Уровень кислорода у него был низким. Кто-то уже организовывал послесмертную уборку «трупа». Команда решила попробовать использовать ЭКМО, настоящую «машину для восстановления крови», запросив вмешательство Университета Сан-Франциско, который прислал машину как можно скорее.
Когда прибыло ЭКМО, доктору Зиттеру ничего не оставалось, как беспомощно наблюдать за процедурой. Одну большую трубку буквально продевали в бедренную артерию пациента, другую — в бедренную вену. Когда кровь начала выходить из тела и проходить через дыхательную экмо, пациент был почти черным от дезоксигенации. Буквально через минуту цвет его лица вернулся к норме.
Зиттер, написавший эссе о чрезмерном использовании технологий в попытке приостановить смерть и продлить выживание, однако не вселил надежды: пациент уже был мертв, он просто не знал об этом. Он ждал семь часов, добрых семь часов, когда его сердце остановилось в ожидании операции.
Представьте себе шок от того, что пациент выздоровел и готов к выписке.
«Это был сумасшедший, сумасшедший, сумасшедший крайний случай с сумасшедшей, сумасшедшей, сумасшедшей реакцией», стремится уточнить. И он прав.
Когда пациенты проходят одновременно кардиальную ЭКМО и респираторную ЭКМО, только каждый третий покидает больницу живым. Более высокие показатели наблюдаются при операциях на органах дыхания - только легкие (59%) или кардиохирургиях - только на сердце (42%).
Провал Рождества
Более распространенный случай похож на тот, что случился с доктором. Хайдер Варрайх университета Дьюка во время стажировки в кардиохирургии.
Уоррейха вызвали в приемную, где шестидесятилетний мужчина, ожидавший трансплантации легких, упал на пол после сердечного приступа. Мужчина с седыми волосами и бородой играл Санта-Клауса в театральной комедии, когда из-за респираторного кризиса потребовалась пересадка легких.
Его сердце, испытывающее нехватку кислорода, начало бешено колотиться, и даже дефибриллятор не решил проблему. Здесь также была начата практика послесмертной уборки, но затем она была прервана. Желая спасти не только мужчину, но и новые легкие, которые в противном случае были бы потеряны, врачи потребовали ЭКМО-терапии.
После подключения к аппарату тело мужчины стабилизировали и провели ангиопластику. Ни за что. Почки также находились в критической стадии, и ничто не могло вернуть шанс на выживание. Как это было? О, да. Смерть в режиме ожидания. После более чем месяца неопределенности вилка была отключена.
"В этом случае," говорит Warraich, «ЭКМО показалась подходящей. Но врачам нужно больше опыта, чтобы понять, когда это действительно полезно, а когда представляет собой форму упрямства. Конечно, когда на твоих глазах умирает человек, нелегко принять однозначное решение».
Технология, разработанная в 70-х годах, не дала обнадеживающих результатов на взрослых. до 2009, когда первые положительные результаты в Великобритании по пациентам с тяжелыми респираторными заболеваниями сделали ее интересной.
«Отчаянное» лечение чумы свиней впоследствии оправдало (и широко распространило) использование ЭКМО среди взрослых. Средний возраст первых пациентов составил 51 год, 10% старше 65 лет.
Невыносимый выбор
Когда пациент находится на ЭКМО, решение о том, когда прекратить ее использование, всегда сложно и вызывает разногласия среди медицинского персонала, говорит доктор. Роберт Труог, директор Центра биоэтики Гарвардской медицинской школы.
В одном случае проиллюстрировано в журнале "Ланцет", 17-летний подросток прибыл в отделение неотложной помощи Бостонской детской больницы, где Труог работает интерном. Мальчик, которому уже перенесли трансплантацию легких из-за муковисцидоза, уже не дышал. Единственным выходом была пара новых легких: ему поместили ЭКМО, чтобы сохранить ему жизнь в ожидании нового трансплантата.
Мальчик был в сознании, писал друзьям, выполнял удаленную работу, навещал родственников. После двух месяцев «искусственной» жизни случился еще один удар: у него обнаружили неоперабельный рак, из-за которого он больше не имел права на установку новых легких.
По словам Труога, на данный момент врачи разделились во мнениях относительно того, что делать. Некоторые хотели немедленно отключить респираторную ЭКМО, чтобы освободить место для других пациентов, у которых еще был шанс. Другие отказывались, прекрасно понимая, что отсоединение от аппаратов приведет к немедленной смерти пациента, у которого на данный момент качество жизни было хорошим.
Настоящая моральная дилемма.
Для родственников был невыносим выбор момента для отключения препарата ЭКМО, когда их родственник был еще жив и в сознании, зная, что он мгновенно умрет.
В конце концов врачи выбрали решение, которым поделились с родственниками: они не стали заменять мембранный оксигенатор ЭКМО, деталь, которую приходилось заменять каждые две недели, чтобы избежать образования тромбов. Примерно через десять дней машина постепенно потеряла свою эффективность, пациент потерял сознание и вскоре умер.
Решение снова позволило перевести смерть в режим ожидания. Если быть точным, можно было выбрать неопределенное время смерти. Но это все равно было ужасно.
Долгое прощание
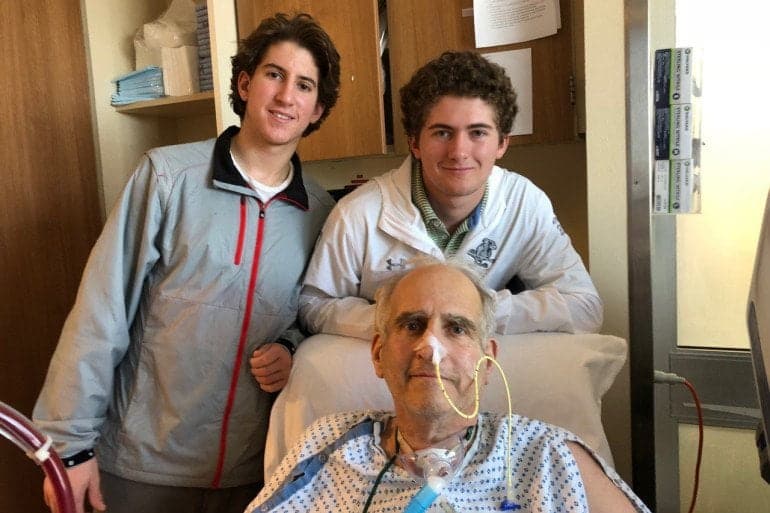
Карен Аюб никогда не слышала об ЭКМО, пока ее муж не был вынужден ее использовать.
58-летний Филип Аюб был человеком огромной харизмы, любителем семьи: пара родила близнецов и жила в Гринвиче, штат Коннектикут. Врожденная и семейная проблема с сердцем вынудила его сделать первое шунтирование всего в 30 лет, а через 13 лет спустя была проведена вторая операция.
В декабре 2017 года ему сделали третью операцию шунтирования, но дела пошли плохо: сердце оказалось слабее, чем ожидалось. Он потерял сознание и был доставлен в Медицинский центр Колумбийского университета, оборудованный аппаратом ЭКМО.
Карен Аюб сказала, что поместить ее мужа на аппарат ЭКМО было простым решением: «Я думала, что он заслужил все шансы на выживание». Но он не знал, как отреагирует.
Когда ее муж пришел в сознание, она сказала: "Почему я здесь?". Два месяца он оставался в реанимации: зонд для кормления, дыхательная трубка, ЭКМО и диализ.
ЭКМО, не зря
Он начал страдать от посттравматического стрессового расстройства, ночной паники и других физических и психологических побочных эффектов. Между тем, все изученные варианты лечения оказались непрактичными, и вскоре стало ясно, что мучения Филиппа бесполезны.
Тем не менее, Карен считает прекрасным подарком возможность проводить с мужем больше времени, хотя и немного. И Филипп не проводил ни дня, даже в больших страданиях, не повторяя постоянно «Я буду любить тебя вечно, я всегда буду с тобой» жене и детям.
Когда Карен сказала Филиппу, что решила отключить систему жизнеобеспечения, Филип не испугался. Он сказал ей: «Не могу дождаться, чтобы узнать, что будет дальше». Они усыпили его, обняли и досмотрели до конца.
ЭКМО – «бесполезное» лечение
В то время как семья Аюб встретила судьбу с трогательным мужеством, другие семьи ни в коем случае не готовы отпустить любимого человека.
У некоторых пациентов в медицине ЭКМО наблюдается тяжелое и необратимое повреждение головного мозга. Они не в состоянии участвовать в принятии решений относительно своей жизни и фактически не имеют надежды выйти из больницы живыми.
Для них, как пишут несколько экспертов паллиативной курии, ЭКМО представляет собой «самую крайнюю форму медицинской бесполезности». Они говорят, что врачи должны иметь право отключать систему жизнеобеспечения в подобных случаях. даже если вопреки советам семей. Ладно, смерть в режиме ожидания, но всему есть предел.
Однако здесь задействован закон. «В США есть такие штаты, как Айдахо, Оклахома и Нью-Йорк, которые не позволяют врачам отключать ЭКМО без согласия пациентов или членов семьи», игра в кости Фаддей Мейсон Папа, директор Института права здравоохранения юридической школы Митчелла Хэмлайна в Сент-Поле, Миннесота. В других штатах, таких как Калифорния, Техас и Вирджиния, врачи могут действовать без согласия.
Этические ограничения ЭКМО
Доктор Роберт Бартлетт, настоящий пионер в области ЭКМО и почетный профессор Мичиганского университета, говорит, что, когда ЭКМО становится безнадежной неопределенностью, семью необходимо уведомить и дать понять, что время пришло. «Больно и грубо возлагать ответственность на семью за выбор, которого нет», кости.
Несколько больниц готовятся воспользоваться этими короткими периодами ожидания перед командированием, чтобы помочь семьям справиться с этим и принять его.
Потому что если за обещаниями и ограничениями такой «чудо-машины», как ЭКМО, стоит мораль, то чудеса не существуют. Любое продвинутое устройство для здоровье будущего он всегда будет нести с собой гигантский груз ожиданий и надежд. Задача состоит в том, чтобы смягчить эту надежду реальностью, чтобы было ясно, что каждое нововведение дает новые ответы, а также новые этические вопросы, которые заставляют нас расти технологически, эмоционально и духовно.

