В ходе пилотного исследования имплантат вернул зрение 20 людям с больной роговицей: большинство из них были слепы до его получения. Многообещающие результаты дают надежду тем, кто страдает слепотой и нарушением зрения роговицы. Они могут предложить биоинженерный имплантат в качестве альтернативы трансплантации донорской человеческой роговицы, которой не хватает в странах, где потребность в этом больше всего.
Непримиримый враг
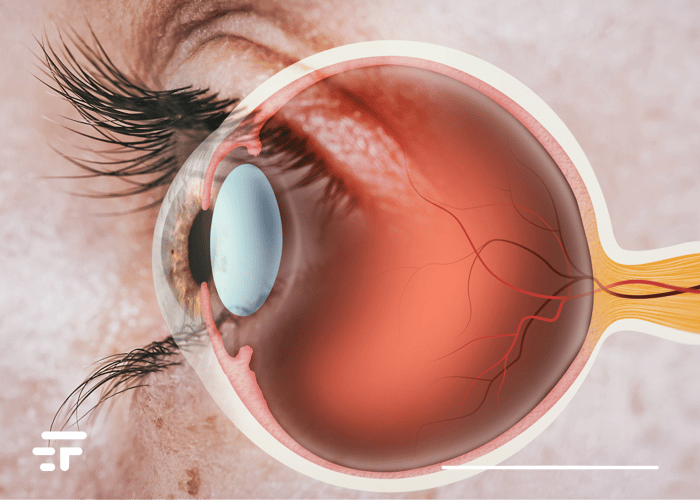
По оценкам, 12,7 миллиона человек во всем мире слепы из-за повреждения или заболевания роговицы, самого внешнего прозрачного слоя глаза.
Единственный способ вернуть зрение — получить трансплантированную роговицу от человека-донора. Но только один из 70 пациентов получает трансплантацию роговицы. Более того, большинство тех, кому необходима трансплантация роговицы, живут в странах с низким и средним уровнем дохода, где доступ к лечению очень ограничен.
Результаты этого нового и недавнего исследования очень важны и предвещают хорошее будущее.

Биоинженерная роговица?
Роговица в основном состоит из белка коллагена. Чтобы создать альтернативу человеческой роговице, исследователи использовали молекулы коллагена, полученные из кожи свиньи, высокоочищенные и произведенные в строгих условиях для использования человеком.
Используемая свиная кожа является побочным продуктом пищевой промышленности, ее легко найти и она экономически выгодна.
В процессе создания имплантата исследователи стабилизировали свободные молекулы коллагена. В результате этого процесса образовался прочный прозрачный материал, способный выдержать манипуляции и имплантацию в глаз. Донорскую роговицу необходимо использовать в течение двух недель, а биоинженерную можно хранить до двух лет перед использованием.
«Безопасность и эффективность биоинженерных имплантатов были в центре внимания нашей работы», — говорит он. Мердад Рафат, исследователь и предприниматель, спроектировавший и разработавший системы. Рафат является адъюнкт-профессором (старшим преподавателем) кафедры биомедицинской инженерии LiU, а также основателем и генеральным директором компании LinkoCare Life Sciences AB, которая производит биоинженерную роговицу, использованную в исследовании (что я ссылаюсь на вас здесь).

Трансплантация роговицы: новое решение
Исследователи также разработали новый малоинвазивный метод лечения кератоконуса, при котором роговица становится настолько тонкой, что это приводит к слепоте.
Сегодня роговицу пациента с запущенной стадией кератоконуса удаляют хирургическим путем и заменяют донорской роговицей, которую пришивают хирургическими швами. Этот тип операции является инвазивным и проводится только в крупных университетских больницах.
«Менее инвазивный метод можно было бы использовать в большем количестве больниц, тем самым помогая большему количеству людей. Благодаря нашему методу хирургу не нужно удалять ткани пациента. Вместо этого делается небольшой разрез, через который имплантат вводится в существующую роговицу», — говорит он. Нил Лагали, возглавляющий исследовательскую группу, разработавшую этот хирургический метод.
Благодаря этому новому хирургическому методу наложение швов не требуется. Разрез роговицы можно сделать с высокой точностью благодаря современному лазеру, а также, при необходимости, вручную с помощью простых хирургических инструментов.
Этот метод был впервые испытан на свиньях и оказался проще и потенциально безопаснее, чем обычная пересадка роговицы.
Работает ли это?
Хирургический метод и имплантаты использовались хирургами в Иране и Индии, двух странах, где многие люди страдают роговичной слепотой и слабым зрением, но где наблюдается значительная нехватка донорских роговиц и вариантов лечения.
Двадцать человек, ослепших или находящихся на грани потери зрения из-за развитого кератоконуса, приняли участие в пилотном клиническом исследовании и получили имплантат из биоматериала. Операции прошли без осложнений, ткани зажили быстро, а восьминедельного лечения иммуносупрессивными глазными каплями оказалось достаточно, чтобы предотвратить отторжение имплантата.
При обычной пересадке роговицы лекарства необходимо принимать в течение нескольких лет. Пациенты наблюдались в течение двух лет, за это время осложнений не выявлено.
Основной целью пилотного клинического исследования была проверка безопасности имплантата. Однако исследователи были удивлены тем, что произошло с имплантатом. Толщина и кривизна роговицы нормализовались. На групповом уровне зрение участников улучшилось настолько, насколько оно улучшилось бы после трансплантации роговицы с использованием донорской ткани. До вмешательства 14 из 20 участников были слепыми. Через два года никто из них больше не был слепым.
Трое из индийских участников, которые были слепы до исследования, после операции имели прекрасное зрение (20/20).
Затем? Лечение роговицы больше не будет проблемой?
Осторожность! Прежде чем имплантат можно будет использовать в медицинских учреждениях, необходимо провести более масштабное клиническое исследование с последующим одобрением регулирующих органов.
Исследователи также намерены изучить, можно ли использовать эту технологию для лечения других заболеваний глаз и можно ли адаптировать имплантат под конкретного человека для достижения еще большей эффективности.
«Результаты показывают, что можно разработать биоматериал, отвечающий всем критериям для использования в качестве человеческого имплантата, который можно будет производить серийно и хранить до двух лет, таким образом охватывая еще больше людей с проблемами зрения. Это позволяет нам обойти проблему нехватки донорской ткани роговицы и получить доступ к другим методам лечения глазных заболеваний», — говорит Лагали.
«Мы приложили значительные усилия для того, чтобы наше изобретение было широко доступно всем, а не только богатым. Именно поэтому эту технологию можно использовать во всех частях света», — заявил наконец Рафат.
Условия очень многообещающие как с медицинской, так и с этической точки зрения; остается только ждать и наблюдать за развитием событий!


